فيستول و آبسه مقعد چيست و چگونه شكل مي گيرند
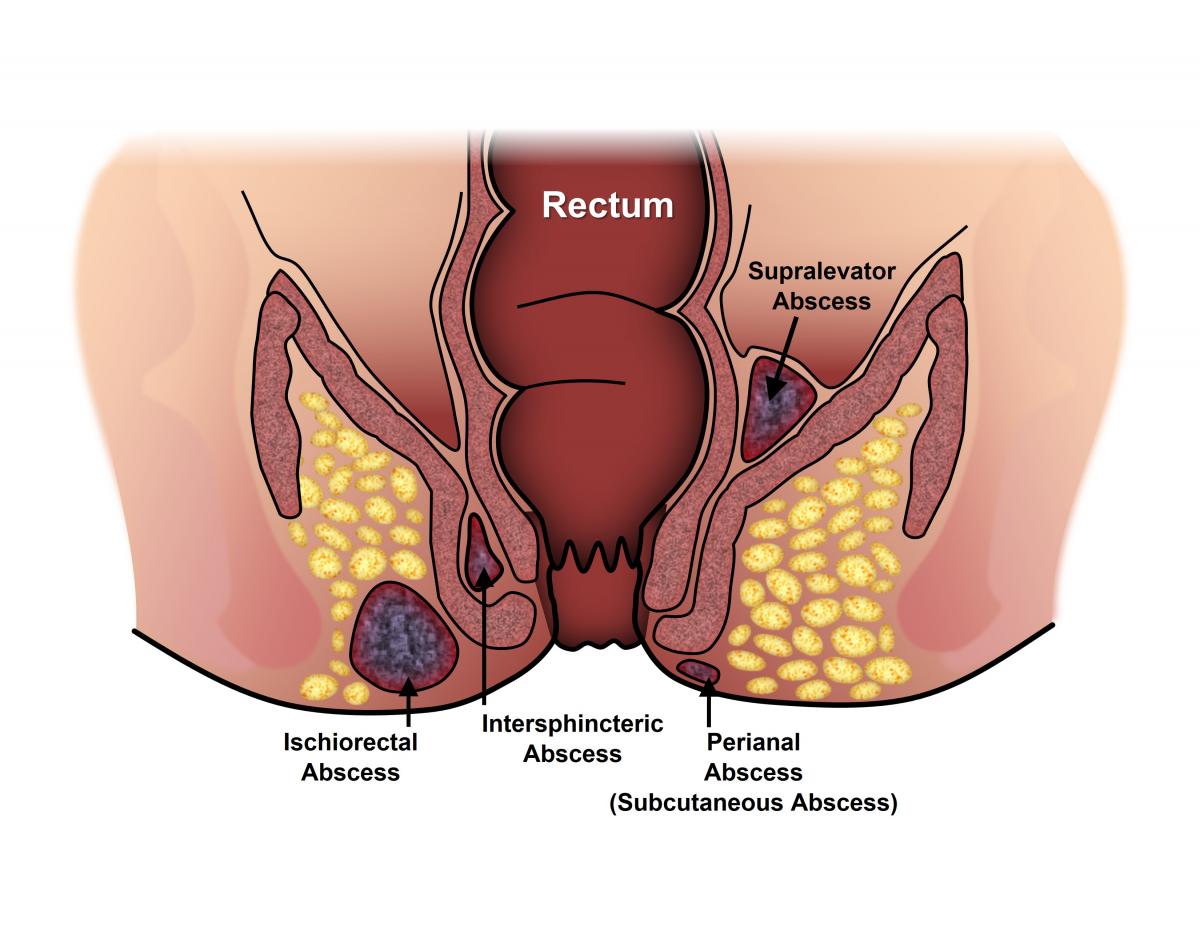
آخرين مرحله گوارش جمعآوري و عبور مواد زايد جامد از بدن است. اين مواد (كه از آب و مواد غذايي است كه مصرف ميكنيم و توسط بدن ما گرفته شده است) در راست روده جمع ميشوند و سپس از ميان مقعد به بيرون رانده ميشوند. درون مقعد داراي غدد و چهار تا شش كريپت مي باشد. گاهي اوقات يكي از اين بخش ها با مدفوع پر مي شود كه مي تواند باعث غدد آلوده و ايجاد آبسه انكوكتي شود. آبسه يا خود به خود باز مي شود و يا تخليه مي شود و از بين مي رود. فيستول يك دستگاه با دهانه باز است كه زير پوست مقعد ، بيرون از بدن شكل ميگيرد. نيمي از مواردي كه در آن يك آبسه رخ داده و تخليه شدهاست، فيستول در جايي كه عفونت آبسه خالي ميشود شكل ميگيرد. فيستول بدون درمان التيام پيدا نميكند و تنها را درمان فيستول برداشتن بخشي است كه عفونت از آن شروع شده است.
علائم آبسه مقعد
داشتن يك آبسه انكوكتي معمولا پيش از ايجاد يك فيستول پيش مي آيد. نشانه هاي آبسه انكوكتي عبارتند از:
- تب
- احساس مبهمي از ناراحتي
- تورم و ناراحتي در اطراف يا نزديك مقعد
- قرمزي در اطراف ناحيه
- زهكشي از چرك يا مايع از منطقه
فردي كه اين علائم داشته باشد بايد پزشك خود را در جريان بگذارد تا اطمينان حاصل شود كه فيستول به علت عفونت ايجاد نشده است.
علل و عوامل خطر فيستول
بزرگترين عامل در اينكه آيا يك فرد فيستول را توسعه مي دهد اين است كه آيا آنها آبسه اناركال داشته اند يا خير.
آبسه يك محل موضعي از بافت چرك آلوده و آلوده است كه توسط التهاب احاطه شده است. فيستول يك تونل غير عادي است كه رگ يا عضوي را به رگ يا اندام ديگري از جمله سطح پوست متصل مي كند. آبسه و فيستول شرايط پزشكي جداگانه اي هستند ، اما علل و روش هاي درماني مشتركي دارند.
يكي از تفاوتهاي عمده بين آبسه و فيستول اين است كه اگرچه هر دو مي توانند ناشي از بيماري زمينه اي ، آسيب ، عفونت يا وجود ماده خارجي در بدن باشند ، اما گاهي اوقات جراحان براي درمان شرايط پزشكي زمينه اي فيستول ايجاد مي كنند. به عنوان مثال ، پزشكان گاهي اوقات به طور مصنوعي شريان و وريد بازو را متصل مي كنند تا دسترسي عروقي پايدار را براي همودياليز ايجاد كنند ، فرايندي كه با استفاده از آن مواد زائد به طور مصنوعي از خون بيماران كليوي خارج مي شود. اين اتصال از نظر فني يك فيستول است.
علائم آبسه و فيستول نيز مي تواند متفاوت باشد. آبسه ها به طور كلي باعث درد ، تب و احساس كلي ضعف مي شوند. فيستول ها بسته به محل قرارگيري و آلودگي ممكن است هيچ علائمي ايجاد نكنند.
تفاوت ديگر بين آبسه و فيستول اين است كه اگرچه اغلب فيستول را مي توان با آنتي بيوتيك با موفقيت درمان كرد ، اما تخليه آبسه با جراحي هميشه ضروري است. اين به اين دليل است كه آنتي بيوتيك ها از طريق جريان خون عبور مي كنند ، اما دسترسي عروقي به عفونت در مركز آبسه وجود ندارد. چرك كه از مايع لنفاوي ، گلبول هاي سفيد خون ، بافت مرده و باكتري تشكيل شده است ، بايد با جراحي تخليه شود. جراحي معمولاً مي تواند به صورت سرپايي انجام شود ، اما اگر بيمار داراي بيماري زمينه اي باشد كه مي تواند سيستم ايمني بدن را تغيير دهد ، مانند ديابت ، درمان بستري ممكن است لازم باشد. گاهي اوقات ، تخليه آبسه از طريق جراحي در واقع مي تواند يك فيستول ايجاد كند ، كه مي تواند از دو هفته تا چند ماه پس از جراحي آبسه ظاهر شود.
بسته به علت و محل قرارگيري آنها در بدن ، فيستول ها اغلب با يك دوره آنتي بيوتيك قابل درمان هستند. اين باعث مي شود كه عفونت پاك شود در حالي كه بافت موانع طبيعي خود را اصلاح مي كند. گاهي اوقات در طي اين فرآيند ، جيب عفونت بين ديواره هاي بافت به دام مي افتد و آبسه ايجاد مي كند ، سپس بايد درمان شود.
شكاف ANAL و فيستول
آبسه مقعدي يك حفره آلوده است كه در نزديكي مقعد يا مقعد با چرك پر شده است.
فيستول مقعدي (كه به آن فيستول آن آنو نيز گفته مي شود) تونلي كوچك است كه از يك دهانه داخل كانال مقعد تا يك دهانه خارجي در پوست نزديك مقعد رد مي شود. فيستول مقعدي اغلب ناشي از آبسه مقعد قبلي يا فعلي است. تا 50? از افراد مبتلا به آبسه دچار فيستول مي شوند. با اين حال ، فيستول مي تواند بدون آبسه نيز رخ دهد
علل
غدد كوچك درست در داخل مقعد بخشي از آناتومي طبيعي است. اگر غدد داخل مقعد مسدود شود ، اين ممكن است منجر به عفونت شود. وقتي عفونت جدي باشد ، اين اغلب منجر به آبسه مي شود. باكتري ها ، مدفوع يا مواد خارجي نيز مي توانند غدد مقعدي را مسدود كرده و باعث تشكيل آبسه شوند. بيماري كرون ، سرطان ، ضربه و اشعه مي تواند خطر ابتلا به عفونت و فيستول را افزايش دهد.
روش هاي جراحي فيستول
بيشتر فيستول ها براي درمان بسيار ساده هستند. يا دستگاه يا فيستول مي تواند باز شود يا دستگاه و بخش در داخل به طور كامل برداشته شوند. از آنجا كه فيستول از طريق عضله اسفنكتر عبور مي كند كه كانال مقعدي را پوشش مي دهد، بايد جراحي فيستول را با دقت انجام داد تا مانع از برداشتن بيش از حد عميق در عضله و اجازه نشتي از مدفوع گاز يا مايع شود. جراح تعيين مي كند كه چقدر فيستول قبل از شروع عمل جراحي برداشته است. اگر فيستول از طريق اكثر عضلات عبور مي كند، جراح به جاي جراحي تقسيم عضله، يك گروه لاستيكي يا ستون قرار مي دهد. اين كار باعث تقسيم تدريجي عضله در طول چند هفته ميشود. هر دو روش از عملكرد عضلات محافظت مي كند و احتمال بي اختياري را كاهش مي دهد.
علائم
بيمار مبتلا به آبسه ممكن است در ناحيه اطراف ناحيه مقعد يا كانال درد ، قرمزي يا تورم داشته باشد. علائم شايع ديگر شامل احساس بيماري يا خستگي ، تب و لرز است. بيماران مبتلا به فيستول علائم مشابهي دارند و همچنين از دهانه نزديك مقعد تخليه مي شوند. اگر اين علائم تمايل داشته باشد هر چند هفته يكبار در همان منطقه ظاهر شود ، مشكوك به فيستول مي شويد.
تشخيص
بيشتر آبسه هاي مقعدي يا فيستول بر اساس يافته هاي باليني تشخيص و مديريت مي شوند. گاهي اوقات ، مطالعات تصويربرداري مانند سونوگرافي ، سي تي اسكن يا MRI مي تواند به تشخيص و مديريت آبسه هاي عميق كمك كند و ممكن است براي تجسم تونل فيستول استفاده شود.
درمان
درمان آبسه در بيشتر شرايط تخليه جراحي است. مهم است كه جراح شما با درمان آبسه و فيستول بسيار آشنا باشد. جراحان روده بزرگ در اين زمينه متخصص هستند. براي بيشتر بيماران ، آبسه را مي توان با يك روش ساده با جراحي تخليه كرد. براي تخليه عفونت ، برشي در پوست نزديك مقعد ايجاد مي شود. اين كار را مي توان در مطب جراح خود با بي حسي موضعي يا در يك اتاق عمل تحت بيهوشي عمومي انجام داد. برخي از بيماران با بيماري شديدتر ممكن است براي رسيدگي به مشكل نياز به چندين عمل جراحي داشته باشند. بيماراني كه به دليل ديابت يا مشكلات ايمني بدن به عفونت هاي شديدتري مبتلا مي شوند ، ممكن است نياز به بستري شدن در بيمارستان داشته باشند
براي درمان فيستول مقعدي تقريباً هميشه به جراحي نياز است. در بسياري از بيماران ، اگر فيستول خيلي عميق نباشد ، فيستولوتومي انجام مي شود. در طي اين جراحي ، مسير فيستول باز مي شود تا از پايين به بالا بهبود يابد. جراحي ممكن است نياز به تقسيم قسمت كوچكي از عضله اسفنكتر داشته باشد. مقدار زيادي از عضله اسفنكتر تقسيم نمي شود زيرا اين امر مي تواند منجر به مشكلات كنترل روده (بي اختياري مدفوع) شود. اگر مسير فيستول قسمت بزرگي از عضله اسفنكتر را درگير كند ، ساير جراحي هاي درگيرتر براي درمان فيستول بدون آسيب رساندن به عضله اسفنكتر انجام مي شود. موارد دشوارتر ممكن است به چندين عمل جراحي نياز داشته باشد.
آنتي بيوتيك ها به تنهايي در درمان آبسه يا فيستول موثر نيستند. اگر بيمار داراي مشكلات ايمني ، شرايط خاص دريچه قلب يا سلوليت گسترده (عفونت باكتريايي پوست و بافت هاي زير پوست) باشد ، علاوه بر جراحي ، ممكن است به آنتي بيوتيك نيز نياز باشد. ارائه سابقه پزشكي دقيق به پزشك و انجام معاينه فيزيكي از مراحل مهم در تصميم گيري در مورد نياز به آنتي بيوتيك است.



